 当前位置:首页 > 用户服务 > 过刊查询 > 中国财政过刊查询 > 《中国财政》2013年第06期 > 中国财政2013年第06期文章 > 正文
当前位置:首页 > 用户服务 > 过刊查询 > 中国财政过刊查询 > 《中国财政》2013年第06期 > 中国财政2013年第06期文章 > 正文江西省县级公立医院改革长效机制探讨
时间:2020-02-13 作者:许世建 (作者单位:江西财经职业学院)
[大]
[中]
[小]
摘要:
县级公立医院改革一直是医药卫生体制改革的“深水区”。“应该改哪里,又该如何改?”带着这个问题,课题组对江西省内13个县的26家医院(以下简称“试点医院”)进行了调研,提出了以“三改”为目的(改“以药养医”机制,改“医患失信”形象,改“利益驱动”本质),以“加减调控,利益平衡,公益回归”为核心内容的县级公立医院改革政策建议。
药品价格做减法 切断“以药养医”补给线
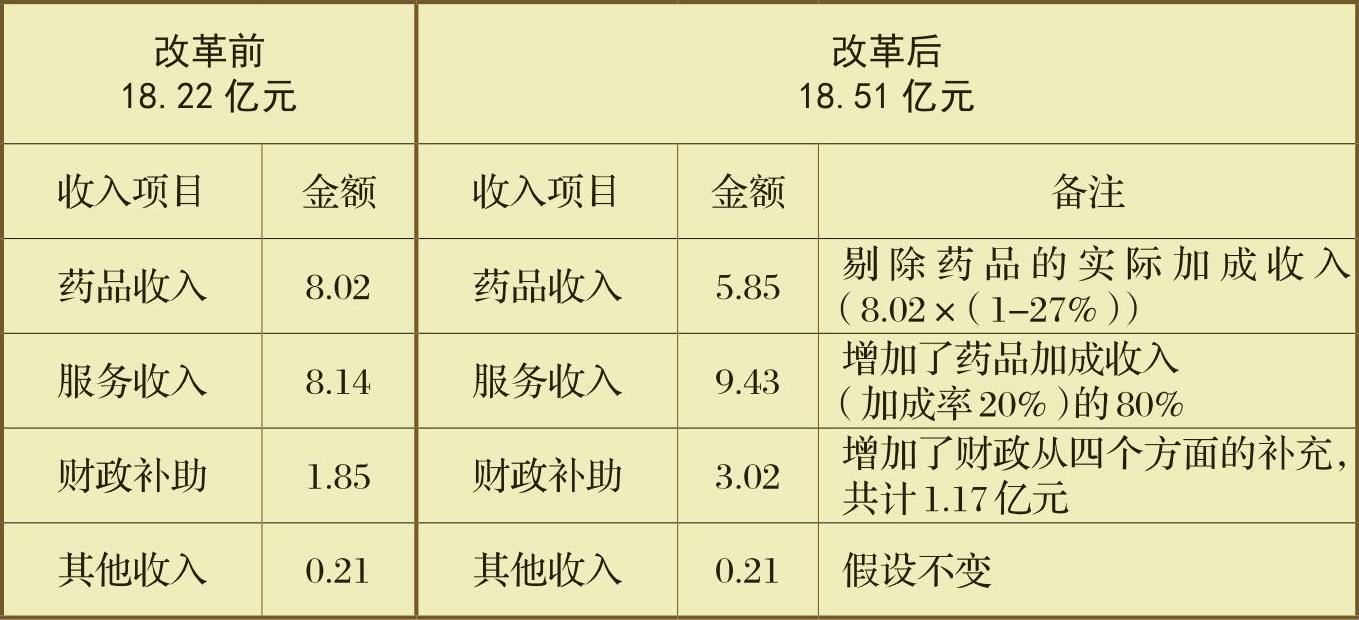
(一)取消药品加成,推行药品零差率。公立医院改革首先要彻底改变“以药养医”机制,建立维护公益性的运行机制。而“以药养医”赖以生存的温床,就是长期以来实行的药品加成政策。目前,药品加成收入已经成为公立医院收入的主要来源。2011年,试点医院总收入18.22亿元,其中财政补助1.85亿元,占总收入的10.15%;医疗服务收入8.14亿元,占总收入的44.48%;药品加成收入8.02亿元,占总收入的44.02%。2011年,试点医院收支结余5027万元,其中药品收入结余2.16亿元,而医疗服务亏损2.48亿元。由此可见,试点医院主要靠药品差价即“以药养医”机制维持生存和发展。这一机制直接导致了医院用药行为的扭曲,在一定程度上造成了开“大处方”、滥用抗生素等突出问题,加重了群众...
县级公立医院改革一直是医药卫生体制改革的“深水区”。“应该改哪里,又该如何改?”带着这个问题,课题组对江西省内13个县的26家医院(以下简称“试点医院”)进行了调研,提出了以“三改”为目的(改“以药养医”机制,改“医患失信”形象,改“利益驱动”本质),以“加减调控,利益平衡,公益回归”为核心内容的县级公立医院改革政策建议。
药品价格做减法 切断“以药养医”补给线
(一)取消药品加成,推行药品零差率。公立医院改革首先要彻底改变“以药养医”机制,建立维护公益性的运行机制。而“以药养医”赖以生存的温床,就是长期以来实行的药品加成政策。目前,药品加成收入已经成为公立医院收入的主要来源。2011年,试点医院总收入18.22亿元,其中财政补助1.85亿元,占总收入的10.15%;医疗服务收入8.14亿元,占总收入的44.48%;药品加成收入8.02亿元,占总收入的44.02%。2011年,试点医院收支结余5027万元,其中药品收入结余2.16亿元,而医疗服务亏损2.48亿元。由此可见,试点医院主要靠药品差价即“以药养医”机制维持生存和发展。这一机制直接导致了医院用药行为的扭曲,在一定程度上造成了开“大处方”、滥用抗生素等突出问题,加重了群众的就医负担。结合基层医疗卫生机构改革的成功经验,深化县级公立医院综合改革,必须切断医院“以药养医”补给线,在降低药品价格上做文章,取消药品加成,推行药品零差率。有人提出,立即取消药品加成,各方面的阻力太大,能不能逐步降低药品差率,不要一下子全砍掉。我们认为,降低药品差价和取消药品差价有本质的区别,会产生完全不同的政策效果。如果保留药品差价,只降低加成率,医院可能会通过开更多的药来弥补差价降低带来的“损失”,结果适得其反。只有彻底取消药品加成,才能真正破除“以药养医”机制,转变医院运行模式,体现公立医院的公益性。
(二)加大流通体制改革,挤出药品中间费用。在实际运营中,药品的加价其实不止医院许可范围内的15%,试点医院西药、中药加成率分别达到27%、30%,全省平均数也达到20%。所以在药品加成上减法要做得彻底,光推行药品加成零差率还不够,必须同时加大药品流通体制改革力度,理顺医院与药品供应商的利益关系,建立药品采购、配备、使用的新机制,挤出流通环节中的不合理费用,将药品金额占业务总收入的比重控制在40%以下(人民医院)和50%以下(中医院,但中药饮片除外)。医用耗材通过省级公开招标,集中采购。药品采购招标将各个医院独立的“二次议价”公开化、集中化,搭建以县为单位的药品二次竞价招商平台,最大幅度压制药价虚高。从各医院抽调主治医生、院长组成药品目录专家成员库。制定“县域总控药品目录”,包括“国家基本药物目录”和“医保甲类药品目录”,目录中标明所有药品的省挂网价、市场价和医院原来售价。目录定好后,在全省范围内公开招药品供货商。具体由“县级药品采购结算中心”对目录药品实行“三统一”管理:统一采购、统一定价、统一配送。定价原则为“三个低于”:低于省挂网价、低于市场价和低于医院原来价格,在资质相同的情况下,谁报的价低就与谁签合同。同时,利用计算机软件辅助药品采购管理。医疗机构每月须通过软件上报用药数量和品种,目录之外的药品通过软件报不上来,采购不了,医院也销售不了;药品如果加价了,系统不支持,药也卖不出去。根据陕西省的经验数据,按照这种方式对药品流通进行层层把关,药品最终的采购价格要比省挂网价平均低30%,较国家指导价下降39%,全县的药品价格可下降40%。如按药品在现有价格基础上下降30%计算,除去许可范围内15%的加成,试点医院仅药品集中采购一项,2011年就可减轻群众负担1.2亿元(8.02亿元×(30%-15%))。
医疗服务价格做加法 补充医疗运营成本
药品实行零加成,并结合流通体制改革,医院的实际药品加成收入将被挤出。而2011年,试点医院的实际药品加成收入为2.16亿元(按实际加成率27%计算),占医院总收入的11.9%、业务总收入的13.4%。为了改革的持续性,也为了公立医院的长远发展,医院药品价格大幅下降后,必须找到一条新的利益收支平衡途径。
调研中我们发现,当前县级公立医院医疗技术服务价格过低,无法体现卫生技术人员的技术服务价值。如医院每人次的挂号费、诊疗费分别才1元,护士的护理费每床日最低只有3元,试点医院每年的医疗服务费用支出高出收入30%,医疗服务定价严重扭曲。改革后,医院零差率药品损失主要还得通过提高医疗服务价格加以补偿。按照“总量控制、结构调整”的原则,参考上一年医疗机构药品差价以及药品实际招标价格下降幅度,在物价部门的指导下,上调手术费、治疗费、护理费、诊查费(或增设药事服务费)、床位费等一般医疗服务价格,但同时降低部分大型检查项目、高值耗材收费标准。
医疗服务价格调整政策性强,对患者负担影响也比较敏感,上调总额应小于患者实际医药费用负担,具体比例建议定为医院药品加成收入(按省平均加成率20%计算)的80%。如2011年试点医院药品加成总收入为1.61亿元(8.02亿元×20%),那么其中1.29亿元(1.61亿元×80%)需要通过提高医疗服务价格来消化。2011年试点医院医疗服务总收入8.14亿元,其中包括大型医疗设备检查、治疗收入0.48亿元。假设大型医疗设备检查、治疗价格调低15%,则其余一般性医疗服务价格平均需提高17.78%((8.14-0.48)×17.78%-0.48×15%=1.29亿元)。
财政投入做补充 凸显公立医院公益性
调研中,反应最为强烈的是财政对医院的补助水平低,还不足以支付医院的管理费用。近年来,医院大多通过银行贷款来实现自身建设发展,使得医院长期处于负债运行状态,还款付息压力大。2011年,试点医院负债总额高达1.61亿元,其中流动债务5.93亿元,长期债务1.07亿元。增加财政投入,理应成为本次县级公立医院改革的重点。
(一)弥补药品价格降低所减少的收入。医院药品零加成80%的“损失”已通过提高一般医疗服务价格消化,剩余20%计3200万元(1.61亿元×20%)建议由省、县级财政按8∶2的比例分担。2011年试点医院实际加成率为27%,而补贴按照全省平均加成率20%进行,如果药品在流通环节中,排除了医院与供应商直接二次议价的可能,那么剩余的7%计5620万元(8.02亿元×7%)即为医院在此过程中被挤出的隐性收入,建议由省、县级财政按8:2的比例分担。
(二)调节人员经费。建议医院将医务人员经费支出占业务收入的比例提高到30%以上。同时,组建医生补助基金,对医生收入进行二次分配。以2011年的标准计算,基金总额可以达到5000万元,包括两个组成部分:一部分来源于财政资金。在流通环节挤出的与医生隐性收入有关费用的50%计1200万元(如改革后药品价格下降30%,其中实际加成率27%为医院“损失”利益,剩余3%的中间费用2406万元(8.02亿元×3%)与医生开药提成的个人隐性收入有关)由省、县级财政按8∶2的比例分担;另一部分来源于医院投入。将医院增加的医疗服务收入的10%计1300万元与收支结余的50%计2500万元注入医生补助基金。基金发放原则为:考勤结果占60%,其余40%根据工作质量和数量、群众满意度、医德医风发放,体现医生按劳分配原则。
(三)解决公立医院政策性亏损。据调研,在医疗活动过程中由于处理突发公共卫生事件及救治特殊病人而产生的医药欠费等,县人民医院每年有10万元左右,中医院每年有8万元左右,按这个标准计算,试点医院该项亏损每年总额约250万元左右。公立医院系非营利性机构,代表政府履行社会公益职能,因此建议省级财政每年直接安排250万元的专项资金专门用于解决医院的这类支出。
(四)引导医院化解债务。2011年,试点医院的负债总额较2009年增长了96.34%,其中长期债务增长136.74%。这不仅给医院发展背上了沉重的经济负担,而且在一定程度上助长了医院的“利益驱动”冲动。在医院没有增加新债务前提下,建议财政每年以长期借款利息的30%予以补助(省、县级财政按8∶2的比例分担)。2011年,试点医院的长期借款总额7.28亿元,如按6.55%的年利率计算,年利息4800万元,如果每个医院都不再增加新的债务,财政需补贴资金总额为1400万元(4800万元×30%),省、县财政分别承担1120万元、280万元。按照以上财政补助标准,财政每年共需投入1.17亿元,其中省财政增加9360万元,县级财政增加2340万元。如果中央财政延续每县补助300万元,共补助3900万元,则最终省财政承担5460万元。
由表1可以看出,县级公立医院改革减少了医院药品收入,减轻了群众看病负担。以2011年数据计算,改革前群众支出的医疗费用16.16亿元(药品支出8.02亿元+服务支出8.14亿元),改革后支出15.04亿元(药品降价30%后药品支出5.61亿元+服务提高价格后支出9.43亿元),改革后比改革前群众少支出医疗费用1.12亿元,平均每位患者减少支出6.93%。但改革后医院收入总体上并没有减少,而且还稍有提高(2011年标准增加2900万元)。改革实际上是利益的重新分配,既得利益不受损失是改革形成长效机制的重要保证。财政在改革中的作用除了对既得利益进行直接补充外,更为关键的是发挥财政资金的引导调控作用。通过机制创新,将医院以药品加成获取赢利转变为依靠优质的医疗服务促进医院发展,并在一定程度上让医生回到医术本源,让医院回归公益。财
责任编辑 韩璐
 附件下载:
附件下载:相关推荐
-
无







 京公网安备 11010802030967号
京公网安备 11010802030967号