摘要:
在全面推进城市公立医院综合改革的医院中,湖北省襄阳市Z医院作为公立试点医院自2016年11月开始实施所有药品(中药饮片除外)零差率销售,同时对部分大型检查费用和检验费进行下调,适当提高医疗服务价格。本文拟通过分析该医院改革前(2016年1~6月)和改革后(2017年1~6月)的经济数据,提出一些政策建议,希望对公立医院改革有借鉴意义。
一、襄阳市Z医院医改前后效益分析
1.医院收入结构变化分析
药品零加成政策实施后,襄阳市Z医院收入药占比从38.01%下降到33.59%,同时医疗收入(不含药品和卫材收入)占比从改革前的43.92%增长到49.38%,而检查、化验、诊察、治疗、护理、手术收入均较改革前有大幅增长,其中护理收入增幅达到178.75%,诊察收入增幅达到97.58%,手术收入增幅达到63.09%,说明医改后通过实行药品零差率销售和对医疗服务价格进行调整,医院盈利模式发生变化,内部收入结构得到了优化,同时也使得医务人员的技术劳务价值在医疗收入中得到体现。
2.医院医疗服务量变化分析
改革后Z医院门诊人次增长了1.46%,专...
在全面推进城市公立医院综合改革的医院中,湖北省襄阳市Z医院作为公立试点医院自2016年11月开始实施所有药品(中药饮片除外)零差率销售,同时对部分大型检查费用和检验费进行下调,适当提高医疗服务价格。本文拟通过分析该医院改革前(2016年1~6月)和改革后(2017年1~6月)的经济数据,提出一些政策建议,希望对公立医院改革有借鉴意义。
一、襄阳市Z医院医改前后效益分析
1.医院收入结构变化分析
药品零加成政策实施后,襄阳市Z医院收入药占比从38.01%下降到33.59%,同时医疗收入(不含药品和卫材收入)占比从改革前的43.92%增长到49.38%,而检查、化验、诊察、治疗、护理、手术收入均较改革前有大幅增长,其中护理收入增幅达到178.75%,诊察收入增幅达到97.58%,手术收入增幅达到63.09%,说明医改后通过实行药品零差率销售和对医疗服务价格进行调整,医院盈利模式发生变化,内部收入结构得到了优化,同时也使得医务人员的技术劳务价值在医疗收入中得到体现。

2.医院医疗服务量变化分析
改革后Z医院门诊人次增长了1.46%,专家门诊人次下降了3.9%,其中副主任医师门诊人次下降了4.59%,主任医师门诊人次下降了3.6%,知名专家门诊人次下降了7.98%,而普通门诊人次增长了15.54%。说明医改后患者就医更加理性,不会盲目追求专家号,使得有限的专家资源能够更充分的利用在那些疑难重症的处理上。可见,此次医改对于分级诊疗制度的建立起到了一定的促进作用。
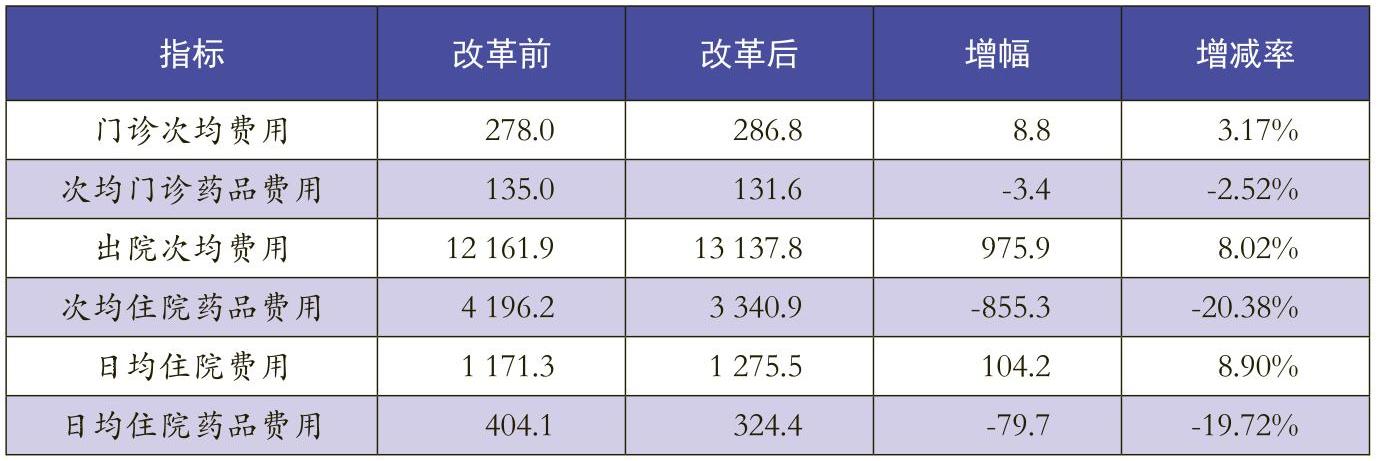
3.医院患者次均费用变化情况分析
从表1可以看出,Z医院实行药品零差率政策后,虽然药品费用有所下降,但是受医疗服务价格调整的弥补作用的影响,患者就医费用并没有明显降低,反而呈现增长趋势。改革后尽管每门诊人次平均药品费用同比降低了3.4元,每门诊人次平均收费水平仍然增长了8.8元,药品费下降了2.52%,门诊次均费用增长3.17%。日均住院费用同比提高了8.9%(其中日均住院药品费降低了19.72%),患者出院次均费用较改革前提高了8.02%(其中药品费降低了20.38%)。上述情况表明,医院实行药品零加成销售,提高挂号费、诊察费等医改政策,药品费虽有所降低,但其他(如材料、检查等)收费增加,患者总医疗费用负担并没有减轻。
4.医院医疗服务效率变化分析
病床使用率和平均住院日是反映医院运行效率的主要经济指标,病床使用率越高、周转越快、平均住院日越短,说明医院运行效率越高。Z医院改革前后病床使用率分别达112%和121.1%,同比增长9.1个百分点;病床周转次数分别达17.2次和19.4次,同比增长2.2次;平均住院日由改革前的10.79天下降为10.21天。以上表明医院综合管理水平得到提升,医疗资源的配置更加合理。
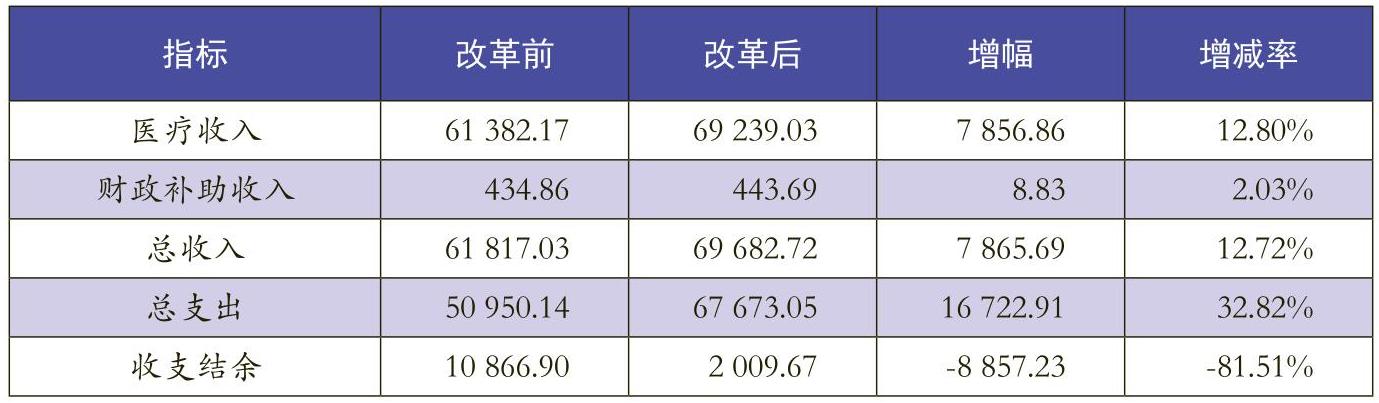
5.医院收支状况分析
药品零差率改革后,虽然Z医院的总收入呈增长趋势,但由于政府财政补助落实不到位(仅较改革前增长了2.03%)、补偿机制不够完善等原因,医院收支结余急剧下降(见表2)。可见药品零差率改革改变了医院原有的收支结余结构,使得医院收支结余大幅下降,而且目前医院所采取的调整医疗服务价格等相关措施并不能完全弥补医院因取消药品加成造成的亏损,医院经济运营效率面临巨大挑战。
二、相关政策建议
1.落实政府投入政策,构建稳定的财政补偿机制
公立医院取消药品加成后减少的收入,原则上通过医疗服务价格调整补偿80%,政府补助20%。然而,Z医院财政补助收入未见明显增长,仅较改革前增长2.03个百分点,政府财政投入力度严重不足。建议政府一方面应当按照医改方案中规定的比例及时足额的落实公立医院财政补偿,另一方面要积极探索更为科学合理的政府补偿投入机制,使医疗资源得到更加合理的配置,让公立医院能够更加体现出公益性。
2.健全医疗服务价格体系
本着不增加患者就医负担、医保基本能够承受,同时又要充分体现医务人员技术服务价值的原则,既要对医疗卫生领域的相关费用标准进行干预和控制,又要更多地发挥市场机制作用。一方面要进一步提高诊察、护理、手术等技术劳务价值,引导“医药养医”向以医疗服务的转变,充分调动医务人员的积极性;另一方面,要积极推进医疗服务价格形成机制的转变,不同级别医院实行分级定价,不同级别医生、不同难度风险手术差别定价,适当拉开定价差距,逐步理顺省、市、县、乡(镇)公立医疗机构医疗服务比价关系,促进分级诊疗制度建立。
3.推进医保支付方式改革,适应医改新形势
医保部门应当积极探索新形势下的医保支付方式。一方面,采取总额预算、按病种付费、按床日付费、按人头付费、按DRGs付费等多元复合型付费方式,强化医保基金收支预算,分类制定不同付费方式下的预算标准,充分发挥不同支付方式对医疗行为的激励约束作用,引导合理诊疗行为;另一方面,医保部门应当通过临床路径进行管理,建立医保支付定额标准,对于不符合临床路径以及超定额标准的案例进行严格的筛选与考核,形成有效的监督管理机制,防止过度医疗的发生,控制按病种付费的合理费用及医疗费用的不合理增长,减轻患者的就医负担。
4.建立以公益性为导向的绩效考核评价机制
取消药品加成后,医院减少的收入主要通过财政补助和调整服务价格予以弥补,但是在补偿不足的情况下,医院为了生存和发展,会通过多开检查费、增加大型设备检查和其他治疗费等途径进行创收。在这种情况下,势必会将费用转嫁到病人身上,取消药品加成改革最终演变成“拆东墙补西墙”的闹剧。为了进一步增强公立医院取消药品加成政策执行的彻底性和规范性,增强公立医院公益性、杜绝其他逐利行为,并促使其节约成本,控制不必要的内耗,需要建立起科学的公立医院绩效评价机制。建议围绕功能定位、医疗服务质量安全、费用控制、运行绩效、满意度等指标,对公立医院开展绩效考核,考核结果直接影响医院财政补助金额、医保支付、工资总额,同时还应与院长的薪酬、任免、奖惩等挂钩,切实加强公立医院重视程度,引导公立医院之间良性竞争,促使其服务行为更加体现公益性。
(作者单位:襄阳市中心医院<湖北文理学院附属医院>)
责任编辑 陈利花
 京公网安备 11010802030967号网络出版服务许可证:(署)网出证(京)字第317号
京公网安备 11010802030967号网络出版服务许可证:(署)网出证(京)字第317号 京公网安备 11010802030967号
互联网新闻信息服务许可证:10120240014
网络出版服务许可证:(署)网出证(京)字第317号
京公网安备 11010802030967号
互联网新闻信息服务许可证:10120240014
网络出版服务许可证:(署)网出证(京)字第317号









